Sommaire
Le sans gluten, un effet de mode ?
Quand on sait la difficulté que peut poser la mise en place d’un régime sans gluten, chez soi comme en société (pas de pâtes, pas de pain, pas de gâteaux, pas de pizza, pas de sandwich, etc.), il est difficile de concevoir que le sans gluten soit parti d’une mode.
D’après un sondage dans le magazine Vogue datant de 2013, 29 % des américains affirmaient qu’ils évitaient ou voulaient éviter le gluten, tout simplement parce qu’ils deviennent malades lorsqu’ils en consomment [7].
Alors, est-ce justifié ?
Que se passe-t-il donc avec le gluten ? Est-il possible qu’un aliment aussi présent dans nos assiettes puisse être à ce point toxique pour certains ?
Faisons le point.
1. D’abord, c’est quoi le gluten ?
On évoque le gluten à toutes les sauces… Mais de quoi parle-t-on ?
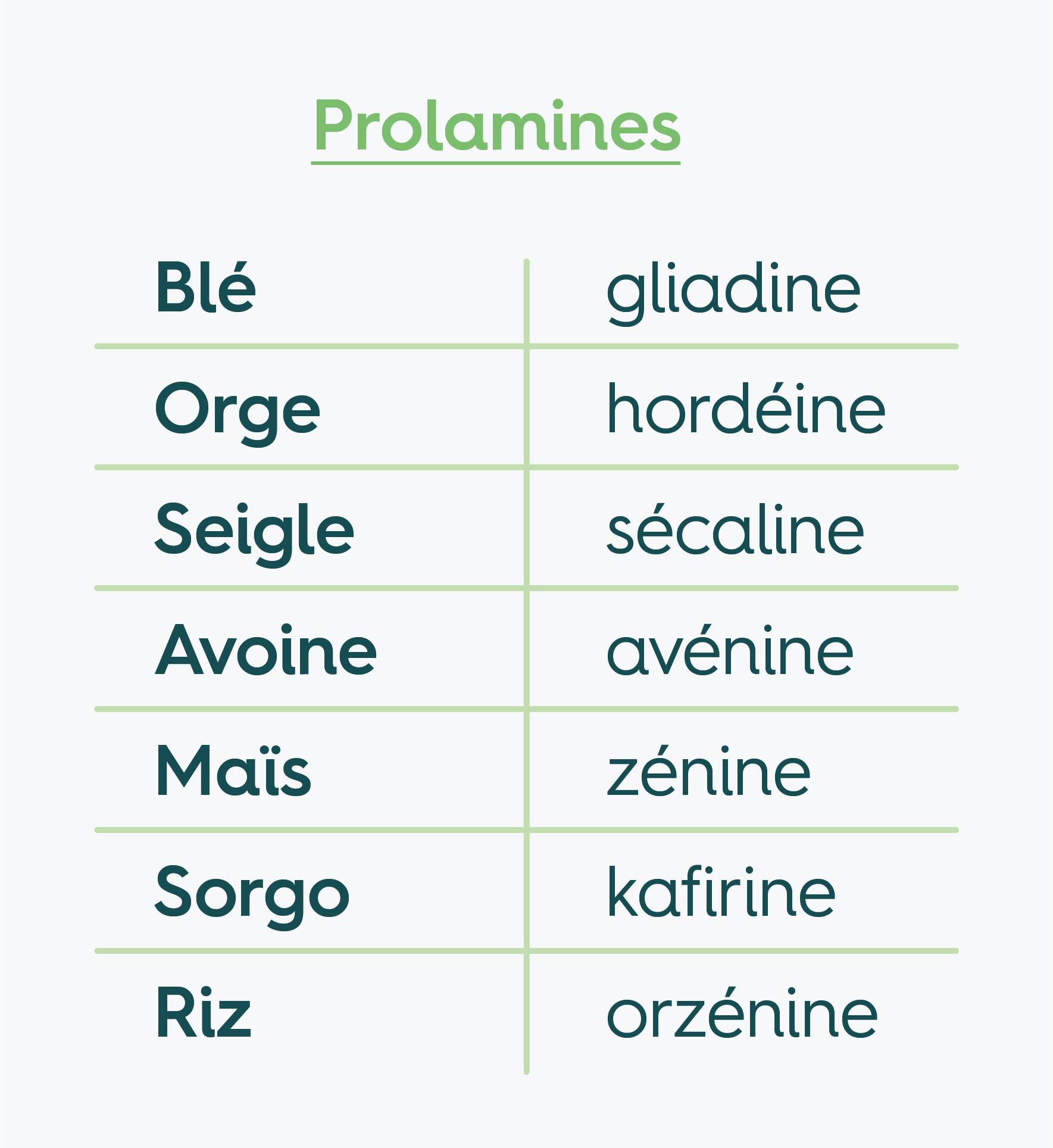
Les céréales possèdent dans leur grain des protéines, dont la majorité sont des protéines de stockage qui appartiennent principalement aux familles des prolamines et des glutélines.
La glutéline du blé s’appelle la gluténine, c’est elle qui confère au gluten sa capacité à créer un réseau viscoélastique lors de la panification. Le gluten à proprement parler n’est pas présent dans les grains de céréales : c’est une substance collante composée de ces protéines, qui se forme lors de la fabrication de la pâte, quand on mélange la farine avec de l’eau. La gluténine n’est pas reconnue comme étant en lien direct avec des réactions inflammatoires, contrairement à la gliadine (voir plus bas). Mais du fait de ses propriétés élastiques, la digestion peut être laborieuse et incomplète. Cette substance peut alors entraîner un déséquilibre de la flore bactérienne une fois « collée » aux parois de l’intestin.
La prolamine chez le blé s’appelle la gliadine. Cette protéine a notamment été identifiée comme étant à l’origine de désordres intra- ou extra-intestinaux chez les patients présentant une sensibilité au blé. Chez l’orge et le seigle, ce sont respectivement l’hordéine et la sécaine qui peuvent également déclencher une réaction auto-immunitaire tandis que les autres céréales ne sont pas connues pour être problématiques dans la maladie cœliaque [4].
2. Un blé ultra-transformé
En 1900, un français consommait 900 g de pain par jour contre 125 g aujourd’hui [1]. L’humanité en a absorbé sans problème durant des milliers d’années.

Alors que s’est-il passé pour que les produits à base de blé doivent être aujourd’hui bannis du régime alimentaire de milliers de personnes ?
Revenons brièvement sur l’histoire de la culture de cette céréale. Le blé est apparu il y a environ 10 000 ans, dans le croissant fertile qui va de la Mésopotamie à l’Egypte. Au gré des sélections et hybridations successives, le blé a connu de profondes modifications qui se sont accélérées au début du 19e siècle, pour répondre aux demandes de l’ère industrielle, puis durant la deuxième moitié du 20e siècle, après guerre. Ainsi, depuis une cinquantaine d’année, la quantité de protéines a été multipliée par trois dans les blés hybridés et leur nature a été modifiée pour que le pain soit de plus en plus robuste, rentable, élastique et facile à travailler [3].
3. Inflammation chronique liée au blé moderne
Ces protéines ont connu un tel changement en si peu de temps, que nos enzymes n’ont pas eu le temps de s’adapter pour les digérer, notre génome moderne n’ayant pas évolué aussi vite. La digestion incomplète de ce gluten par nos enzymes gastro-intestinales laisse intacts les peptides de gliadines. Des études montrent que ces peptides seraient en lien avec la libération de la zonuline. Cette dernière est une molécule qui initierait un processus inflammatoire au niveau des jonctions serrées de la muqueuse intestinale, créant ainsi des « trous » entre les cellules de la paroi, appelés porosité intestinale. Bien que la réaction soit de moindre ampleur et mieux contrôlée chez les sujets non sensibles au gluten, on constate que la gliadine est malgré tout systématiquement responsable d’une réaction inflammatoire locale et d’une augmentation de la perméabilité intestinale [5] & [5bis].
Si l’intestin est poreux, cela créé des portes ouvertes vers le milieu intérieur. Des molécules étrangères se retrouvent alors à même de s’introduire dans l’organisme, qui n’aura de cesse de vouloir les éliminer au travers d’une réaction inflammatoire chronique. Ce qui peut provoquer au long cours [4] :
- un épuisement,
- une lésion des tissus, notamment des systèmes nerveux (maladies neurodégénératives) et locomoteur (arthrose)
- ou une mise en déroute de notre système immunitaire, qui pourrait bien alors se retourner contre nos propres cellules (maladies auto-immunes).
4. Le gluten : on frise l’overdose
Se priver des aliments qui contiennent du gluten est particulièrement difficile, non seulement parce qu’il est omniprésent dans l’alimentation occidentale mais parce qu’il peut même provoquer de véritables symptômes de sevrage chez certains.
👉 Tous accros au gluten !
La décomposition partielle du gluten libère des peptides de la gliadine dont certains, appelés exorphines ou glutéomorphines, ont un effet opioïde semblable à celui de la morphine. Dans le cas d’un intestin poreux, ces molécules mal décomposées peuvent alors traverser la barrière intestinale, s’introduire dans l’organisme et venir se fixer sur des récepteurs aux opiacés dans le cerveau, agissant sur le centre du plaisir et de l’addiction [4].
👉 Omniprésence
Si l’orge et le seigle sont des céréales rarement ou peu utilisées, le blé est devenu omniprésent dans notre assiette et fait le « pain quotidien » de notre alimentation moderne (pain, biscuits, pâtes, pizza, tartes, viennoiseries, etc.). Toute notre pâtisserie repose sur cet ingrédient de base qu’est la farine de blé. Et comme le gluten apporte une texture typiquement moelleuse, permettant aux ingrédients de bien se lier ensemble, il est très souvent utilisé en tant qu’additif dans l’alimentation industrielle (sauces, plats préparés, ajout dans le pain, les gâteaux, les pâtisseries, etc.).
5. Le piège des rayons « sans gluten »
Un nouveau marché économique a fleuri ces dix dernières années. Les produits « sans gluten » ont rejoint des rayons entiers et spécialisés dans les supermarchés. Lorsque vous voyez écrit sur une étiquette « Sans », la question à se poser est « Ok mais alors avec quoi ? ».
Le piège dans le « sans gluten » est de vouloir cuisiner à l’identique et de le remplacer par un mélange d’ingrédients qui finiront par faire presque pareil. La composition des gâteaux sans gluten est encore plus riche en sucre et devient le premier ingrédient figurant sur la liste (sucre de canne ou sirop de maïs, etc.) là où il arrivait peut être en deuxième position après la farine de blé.
De nombreux composants sont ajoutés pour que la texture se tienne (amidon, fibres, épaississants). Par ailleurs, les farines utilisées sont souvent celles de riz et de maïs, qui ont un index glycémique plus élevé que celui de la farine de blé semi-complète.
6. Vers la sobriété en gluten
L’idée n’est pas de bannir complètement le blé de l’alimentation (hors maladie cœliaque), mais d’en consommer en petite quantité et de qualité et de prendre conscience de l’abus de gluten dans l’industrie agro-alimentaire.
💡 A noter que le levain pur, lorsqu’il n’est pas mélangé à de la levure, permet une pré-digestion du gluten lors de la panification. Pour le pain, on pourra donc opter pour de la farine bio non raffiné (T80 à minima), au levain pur, à la manière des artisans boulangers, d’un blé plutôt ancien, comme le petit épeautre, l’amidonnier ou, dans une moindre mesure, le kamut.
En fin de compte, diminuer le gluten conduit à adopter d’autres réflexes alimentaires, de prendre conscience de ce qu’on mange, d’apporter de la diversité et de découvrir de nouveaux ingrédients. Revenir à des aliments simples et sains.
👉 Ce sera ainsi l’occasion de découvrir les farines de sarrasin, de quinoa ou de pois chiche, d’introduire plus de légumineuses de diversifier les féculents, en manger moins pour manger plus de légumes.
Tester d’éviter le blé sur plusieurs semaines, ça s’organise, ça se planifie !
On peut commencer sur un jour ou deux, ou sur un repas seulement, y aller progressivement.
Le petit-déjeuner est certainement à revoir, mais osez et testez de nouvelles recettes !
N’oubliez pas de tenir un carnet de bord afin de vous rendre compte que tout un tas de symptômes auront très certainement disparu avec l’adoption de ce nouveau mode d’alimentation !
7. Focus la maladie Coeliaque et l’intolérance au blé
Chez certains individus, l’intestin sera plus sensible au blé que chez d’autres. Voyons plus en détail les différentes formes de sensibilités qui ont été mises en lumière à l’heure actuelle.
Maladie Cœliaque
Chez une partie de la population, le gluten est responsable d’une réaction du système immunitaire adaptatif : on parle de maladie cœliaque. Cette maladie n’est pas considérée comme une allergie mais comme une réaction auto-immunitaire, où l’ingestion de gluten provoque une sur-réaction du système immunitaire adaptatif et la destruction des villosités formant la paroi intestinale par des anticorps spécifiques inappropriés. Cette maladie peut se développer chez des individus qui possèdent un marqueur spécifique (HLA DQ2/DQ8) sur les cellules présentatrices d’antigènes.
La gravité et les symptômes de la maladie varient énormément d’un individu à l’autre : diarrhées, amaigrissement, fatigue chronique, vomissements, carences (pouvant mener à la malnutrition, l’ostéoporose, l’anémie, etc.) Le diagnostic de la maladie cœliaque est posé grâce à un test sanguin, confirmé par une endoscopie du duodénum (haut de l’intestin grêle). Dans ce cas, le suivi d’un régime sans gluten strict est impératif.
Selon une étude américaine, la prévalence de la maladie cœliaque a quadruplé depuis 50 ans [6]. Elle est diagnostiquée chez environ 1 % de la population française, sachant qu’on estime que seulement 10 à 20 % des malades sont diagnostiqués [1].
Intolérance au blé : non cœliaque et Syndrome de l’intestin irritable
Une autre partie de la population, de plus en plus importante, présente une intolérance au gluten. Elle peut se retrouver dans la catégorie des “non-cœliaques” ou NCWS (Non Coeliaque Wheat sensitivity – maladie d’intolérance au blé chez les non-coeliaques) ou de celle du syndrome de l’intestin irritable (SII). Dans ce cas, et suite à l’ingestion de gluten, le système immunitaire adaptatif serait moins impliqué (pas de production d’anticorps) que le système immunitaire inné (types macrophages et polynucléaires). Les causes des intolérances alimentaires sont mal connues mais sont vraisemblablement en lien avec un déficit enzymatique plus prononcé chez ces individus [4].
Zoom sur le syndrome de l’intestin irritable
Dans le cas du SII, il semble qu’un déséquilibre du microbiote dans l’intestin grêle, produisant un excès de fermentation de gaz, soit responsable des symptômes. Ce syndrome constitue le désordre gastro-intestinal le plus répandu. Sans être grave ou mortel, il réduit considérablement la qualité de vie des patients :
- inconfort ou douleur abdominale,
- transit intestinal anormal caractérisé par de la diarrhée ou de la constipation ou un mélange des deux,
- ballonnements ou distension abdominale.
Ces symptômes peuvent se dérouler dans le quart d’heure qui suit, jusqu’à trois heures après. Le blé est le premier aliment incriminé comme responsable de ces symptômes. Mais est-ce pour sa richesse en gluten ou en fructanes ? Les fructanes sont des polymères de fructose hautement fermentescibles si en trop grande quantité dans l’intestin ou mal digérés. Le SII peut également être déclenché par l’ingestion de lait animal et d’aliments riches en FODMAPs (glucides fermentescibles).
Une autre pathologie intestinale encore peu connue et proche du SII ou potentiellement liée est le SIBO (small intestinal bacterial overgrowth syndrome). Le SIBO est aussi en lien avec une prolifération bactérienne et des fermentations.
💡 Découvrez notre rubrique de recettes Low Fodmap !
Zoom sur la sensibilité au blé non coeliaque
Le syndrome NCWS est spécifiquement lié au blé. Il peut combiner des symptômes intra- comme extra- intestinaux : mêmes symptômes que le SII (mais pas forcément) mais aussi :
- maux de tête et/ou migraine,
- sensation d’un esprit brumeux,
- fatigue chronique, insomnie,
- douleurs articulaires et musculaires
- picotements ou sensations de brûlures aux extrémités
- engourdissement des jambes, bras et mains,
- eczéma, dermatose
- anémie,
- dépressions
- neuropathies périphériques
- et possiblement des désordres neurologiques et psychiatriques [4].
A l’heure actuelle, en cas de forte suspicion d’intolérance au blé, la meilleure façon de le savoir est de le retirer de son alimentation pendant au moins 3 semaines puis de le réintroduire et d’observer les effets sur ses symptômes.
N’hésitez pas à vous faire accompagner par un-e naturopathe. Il ou elle vous aidera à expérimenter l’éviction, à tenir un carnet de bord, à réparer la muqueuse intestinale et mettre en place de nouvelles habitudes alimentaires adaptées à votre problématique.
Sur le catalogue Manger Santé, presque toutes les recettes sont sans gluten. Exceptions : certaines recettes qui contiennent du petit épeautre, très bien toléré dans la majorité des cas. Si besoin, vous pouvez choisir d’acheter des flocons d’avoine et du son d’avoine certifiés sans gluten.
📖 Sources
Livres
[1] FERREUX-MAEGHT Angèle. Devenir consom’acteur : le gluten. Je passe à l’acte. Editions Actes Sud, 2021.
[3] KOUSMINE Catherine. Sauvez vote corps ! Prévenir les maladies grâce à une meilleure alimentation. Paris : Editions Robert Laffont (J’ai lu). Bien-être. 1987.
[4] LAGACE Jacqueline. Une alimentation ciblée pour préserver ouretrouver la santé de l’intestin. Edition Fides. Canada. Sept 2016.
Articles
[5] Drago S. et al. Gliadin, zonulin and gut permeability: Effects on celiac and non-celiac intestinal mucosa and intestinal cell lines. 2006. Scand J Gastroenterol. 41(4):408-19. doi: 10.1080/00365520500235334
[5bis] Hollon Justin et al. Effect of gliadin on permeability of intestinal biopsy explants from celiac disease patients and patients with non-celiac gluten sensitivity. 2015. Controlled Clinical Trial. 7(3):1565-76. doi: 10.3390/nu7031565.
[6] Rubio-Tapia A., et al., Increased prevalence and mortality in undiagnosed celiac disease, Gastroenterology, vol 137, n°1, juillet 2009 ; p88-93.
[7] Steingarten, J. Is true happiness possible without gluten ? Vogue Magazine; Disponible sur le lien [visionné le 14/09/2021] : https://www.vogue.com/article/is-true-happiness-possible-without-gluten, 27/09/2013.