Les problèmes digestifs regroupent beaucoup de symptômes différents et le plus souvent les personnes qui en souffrent ont le plus grand mal à comprendre de quoi il s’agit précisément. Ces troubles digestifs sont parfois appelés syndrome de l’intestin irritable (SII). Ce terme générique ne définit pas précisément une pathologie particulière mais plutôt un ensemble de symptômes : ballonnements, gaz, reflux gastro-œsophagien (RGO), constipation, diarrhées…
En réalité, derrière la dénomination syndrome de l’intestin irritable ou SII, se cachent divers troubles digestifs comme la candidose digestive, le SIBO, une MICI (maladie inflammatoire chronique de l’intestin), ou encore des intolérances alimentaires.
Sommaire
SYNDROME DE L’INTESTIN IRRITABLE (SII), CANDIDOSE, SIBO, INTOLÉRANCES ALIMENTAIRES… COMMENT S’Y RETROUVER ?
En naturopathie, nous apprenons que le système digestif n’est pas le 2e cerveau mais plutôt le frère jumeau du premier ! C’est dire s’il est central dans le fonctionnement du corps humain ! C’est lui qui assimile, digère, distribue tous les nutriments et alimente nos organes pour leur permettre d’assumer leurs propres fonctions.
Dès lors que le système digestif ne fonctionne plus correctement, les conséquences se répercutent sur tout l’organisme, et notamment sur le système nerveux. Notre cerveau est particulièrement dépendant du système digestif !
Partant de ce constat, on peut affirmer que les troubles digestifs ne sont pas à prendre à la légère. Il est nécessaire de s’y intéresser de près et de bien comprendre de quoi on parle.
Les troubles digestifs en chiffres :
Tout d’abord, ces troubles digestifs concernent une large partie de la population française. Le chiffre exact de 48% est donné par un sondage IFOP de 2021, sachant que près de 50% de ce chiffre concerne les femmes.
Ce sondage révèle également que près de 10% de la population déclare souffrir d’une intolérance au lactose ou au gluten.
Notre alimentation est devenue ces dernières décennies de plus en plus riche en sucre, en sel et en gluten et de plus en plus pauvre en fibres, vitamines et minéraux. On peut affirmer qu’elle est en grande partie responsable de cette situation.
A cela, on peut ajouter le rôle du stress quotidien subi par une grande partie de la population mais aussi les perturbateurs endocriniens, les antibiotiques et traitements au longs cours tels que les antidépresseurs ou anxiolytiques.
Tous ces facteurs s’additionnent et créent beaucoup de dégâts. Comment s’étonner alors que tant de personnes souffrent de problèmes digestifs ?
Que recouvre ce syndrome de l’intestin irritable ou SII ?
Derrière le terme générique de syndrome de l’intestin irritable (SII), anciennement “colopathie fonctionnelle”, se cachent un certain nombre de pathologies et de troubles fonctionnels qu’il convient de différencier pour une meilleure prise en charge.
En effet, d’après une méta-analyse (1) datant de 2022 (+ de 30 études), entre 30% et 50% des cas de syndrome de l’intestin irritable (SII) recensés seraient en fait des SIBO. Le reste correspondrait à des candidoses, des dysbioses avec des intolérances alimentaires, des parasitoses ou des MICI.
Il apparaît donc nécessaire de bien comprendre de quoi il s’agit avant de supprimer de votre alimentation le lactose, le gluten, les sucres, ou de se lancer dans un régime sans lactose, sans gluten, sans sucres, un régime anti-candidose ou Low FODMAP’S (aliments fermentescibles).
Qu’est-ce qu’un trouble digestif ? A partir de quel moment faut-il s’en inquiéter ? Comment distinguer une candidose d’un SIBO ou d’une intolérance alimentaire ? Quelles sont les solutions naturelles les plus efficaces ? Nous allons voir en détail toutes ces questions afin de vous éclairer au mieux.
LE FONCTIONNEMENT DU SYSTEME DIGESTIF ET LES MECANISMES A L’ORIGINE DES TROUBLES DU SYNDROME DE L’INTESTIN IRRITABLE (SII)
Après avoir ingéré un repas, la digestion devrait être une étape simple et indolore. Or, elle peut se transformer en parcours du combattant ! Ballonnements, gaz, douleurs, brûlures ou remontées acides, constipation, ballonnements… tous ces symptômes peuvent survenir et compliquer considérablement la vie d’une personne, sachant que la digestion intervient au minimum 3 fois par jour !
La digestion peut se définir ainsi : processus biologique au cours duquel les aliments sont dégradés et transformés en nutriments assimilables qui traversent ensuite la paroi intestinale pour entrer dans la circulation sanguine.
Les 4 étapes de la digestion
La digestion commence par la bouche :
Toute digestion commence par le travail de mastication. Celui-ci a pour rôle indispensable de préparer le travail de digestion pour l’estomac et les intestins. Les dents ont pour fonction de broyer et de diviser les aliments. La salive, grâce à la présence des enzymes digestives, va permettre une prédigestion. La salive dispose également de propriétés antibactériennes et réveille nos papilles gustatives, c’est-à-dire le goût permettant d’identifier les saveurs d’un aliment.
Plus vous mastiquez, plus vous gardez longtemps en bouche les aliments, plus les propriétés de la salive auront l’occasion de produire leurs effets. Le bol alimentaire arrive dans l’estomac à l’état de « bouillie », état idéal pour lui faciliter la tâche.
💡Le Saviez-vous ?
Un temps suffisamment long de mastication des aliments dans la bouche réduit les ballonnements, les gaz et les remontées acides.
La digestion gastrique :
Les aliments prédigérés transitent tout d’abord dans l’estomac avant de parvenir à l’intestin grêle. L’estomac, milieu particulièrement acide, est riche en sucs gastriques qui doivent être capable de compléter l’action de broyage qui n’aurait pas été complètement effectuée dans la bouche. En somme, moins on mastique, plus ça donne de travail à l’estomac, et plus ça consomme notre énergie.
L’absence ou l’insuffisance de mastication provoque donc des troubles digestifs chroniques.
La digestion intestinale :
La bouillie que l’intestin grêle reçoit de l’estomac est appelée le chyme. L’intestin grêle joue un rôle d’absorption et d’assimilation des nutriments. Par son biais, les nutriments vont être distribués à l’ensemble de nos organes via la circulation sanguine.
L’intestin grêle est divisé en 3 parties : le Duodénum, le Jéjunum et l’Iléon. Le Duodénum sécrète des enzymes digestives et en reçoit du pancréas. Il est aidé de la bile provenant de la vésicule biliaire pour digérer les lipides.
Les nutriments produits sont alors assimilés par la muqueuse intestinale qui contribue au système immunitaire et fait également barrière aux indésirables (microparticules alimentaires, virus, champignons, bactéries pathogènes).
La digestion colique :
Les aliments transformés se déversent dans le côlon : ce liquide visqueux est constitué de résidus végétaux (fibres), de résidus animaux non dégradés (morceaux de viande, gras) et de produits de la sécrétion digestive avec le mucus.
C’est alors que la flore intestinale du côlon (plusieurs centaines de milliards de bactéries) intervient. La flore de fermentation localisée dans le côlon ascendant prend en charge en priorité les glucides (c’est-à-dire les féculents, les sucres, et les aliments contenant de l’amidon).
Le côlon descendant est peuplé par la flore de putréfaction capable de dissoudre les restes des protéines animales. Ce terme de putréfaction signifie la capacité à décomposer les résidus de protéines sous l’action de nos bactéries.
Le côlon a besoin de beaucoup d’eau pour rendre les selles suffisamment molles pour permettre leur évacuation via le rectum. L’hydratation joue donc un rôle primordial dans la digestion.
Pour comprendre plus en détail comment fonctionne le système digestif, vous pouvez consulter l’article : « Comprendre et résoudre ses troubles digestifs »
💡Le Saviez-vous ?
Les protéines animales non mastiquées, absorbées avec des féculents sans être accompagnés de légumes provoquent des gaz malodorants (méthane).
Schéma du système digestif :
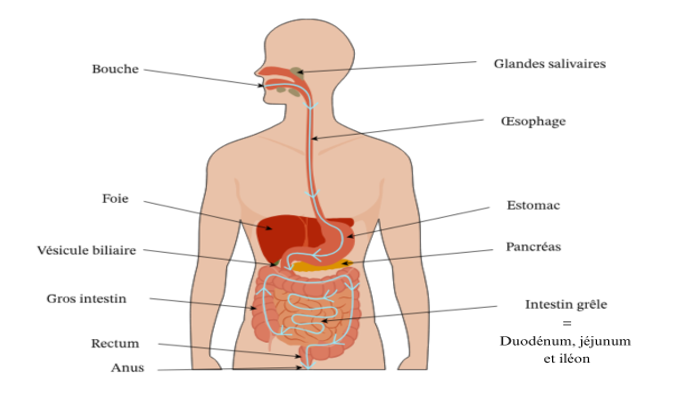
Lorsque l’on évoque les troubles digestifs, il s’agit en réalité de s’intéresser à la digestion proprement dite et donc à ce que l’on appelle les troubles intestinaux qui se situent dans les voies basses.
Ainsi, une brulure d’estomac n’est pas un problème intestinal, bien qu’il puisse en être une cause.
Je vous propose de voir dans le détail comment fonctionnent les différentes étapes de la digestion de la sphère haute à la sphère basse. Nous nous attarderons sur les différents symptômes rencontrés pour pouvoir mieux les distinguer.
LES TROUBLES DE LA SPHERE HAUTE : ESTOMAC/ FOIE ET VESICULE BILIAIRE
Troubles de l’estomac ou « dyspepsie »
L’estomac contient de l’acide chlorhydrique (HCL) et a pour rôle la dissolution des aliments non suffisamment mâchés dans la bouche.
Le rôle de l’estomac est de :
- Broyer les protéines en stimulant la sécrétion de pepsine, une enzyme digestive précieuse
- Aider à la digestion des glucides et des matières grasses, en stimulant les enzymes pancréatiques
- Faciliter et accroître l’absorption des vitamines et minéraux
- Détruire certaines bactéries nuisibles ingérées par des aliments
- Empêcher la prolifération des levures (candidoses)
- Contrôler la vidange de l’estomac et la mobilité gastrique
La dyspepsie est un dysfonctionnement de l’estomac. Dans la majorité des cas, l’origine des troubles consiste en une trop faible ou une trop grande acidité de l’estomac. On parle alors d’hypochlorhydrie ou d’hyperchlorhydrie.
L’hypochlorhydrie :
L’hypochlorhydrie est une carence en acide chlorhydrique (HCL) qui induit la formation d’acide lactique, d’acide pyruvique et de composés du soufre, substances qui provoquent une sensation de brûlures dans l’estomac.
Les symptômes de l’hypochlorhydrie
- Sensation de « barre » de lourdeur au niveau de l’estomac après un repas, même léger
- Ballonnements, gaz
- Digestion longue, difficile et douloureuse
- Eructations, remontées acides
- Brûlures
- Constipation et/ou diarrhées
L’hyperchlorhydrie :
L’hyper acidité gastrique survient lorsqu’il y a une quantité excessive d’acide chlorhydrique (HCL) dans la sécrétion de l’estomac.
Les symptômes de l’hyperchlorhydrie
- Brûlures
- Eructations, remontées acides
- Remontées gastriques (RGO)
Hypo ou hyperchlorhydrie ? Comment savoir ?
Il est parfois difficile de distinguer une hypo d’une hyperchlorhydrie car certains symptômes sont identiques comme les brûlures et les remontées acides. Alors comment savoir ?
Vous pouvez faire un test tout simple à la maison : ¼ de cuillère à café de bicarbonate de soude dans un verre d’eau à boire à jeun.
- Si vous rotez immédiatement, votre pH est trop acide (hyperchlorhydrie)
- Si vous rotez dans les 2 minutes, votre pH est normal
- Si vous rotez entre 2 et 5 minutes, le pH est trop alcalin (légère hypochlorhydrie)
- Si vous constatez qu’il n’y a pas d’éructation après 5 minutes, vous êtes en hypochlorhydrie sévère.
- Si pas de rot du tout au-delà de 5 minutes, vous êtes en achlorhydrie. Dans cette hypothèse il vaut mieux consulter un médecin.
Les Solutions naturelles contre les déséquilibres de l’estomac :
Dans l’hypothèse d’une hypochlorhydrie, on cherchera à retrouver une acidité suffisante avec de la Bétaïne HCL, de l’acide glutamique, du mastic de Chios ou du plasma marin en vue d’améliorer la qualité du mucus gastrique.
Dans l’hypothèse d’une hyperchlorhydrie, il sera bénéfique de prendre des compléments à base de Gamma-oryzanol -un actif dérivé du riz aux propriétés cicatrisantes de la muqueuse de l’estomac- et de chlorophylline qui diminue la quantité d’acide lactique dans l’estomac.
Ces solutions ont l’avantage de ne pas perturber davantage le milieu acide de l’estomac et donc de favoriser la fabrication des sels biliaires qui dépendent beaucoup du travail de l’estomac.
L’Helicobacter Pylori
Enfin, certaines douleurs au niveau de l’estomac peuvent provenir de la présence d’une bactérie, l’Helicobacter Pylori, qui aime particulièrement se loger dans les parois de l’estomac. Elle peut provoquer des nausées et des vomissements. Sa présence est due à une dysbiose et à une hyperperméabilité intestinale que nous allons développer ci-après. Pour s’en débarrasser il est parfois nécessaire de passer par un traitement antibiotique mais il est primordial de réparer la muqueuse intestinale et de rééquilibrer la flore intestinale pour éviter les récidives.
Les Solutions naturelles contre l’Helicobacter Pylori :
- Rééquilibrer le milieu acide de l’estomac
- Avoir recours à un complément à base de probiotiques Lactobacillus Reteuri très efficaces pour lutter contre l’Helicobacter Pylori
- Mycothérapie (complexe d’Hericium-Shiitake)
- Restaurer la barrière intestinale
Les troubles du foie et de la vésicule biliaire
Le foie :
Même s’il ne fait pas partie des intestins, cet organe est majeur dans le processus de digestion !
C’est notre usine à recyclage des déchets. Il filtre, trie, jette ce qu’il y a éliminer et transforme ce qu’il identifie comme utile pour le rediriger dans tout l’organisme ! Le foie est notre émonctoire principal. Il est chargé de trier et éliminer les toxines ingérées qu’il renvoie dans les voies d’élimination, les intestins et les reins.
C’est dire si nous en avons besoin.
Les troubles du foie
Parce que son fonctionnement nécessite beaucoup d’énergie, le foie travaille le jour mais surtout pendant notre sommeil, entre 1h et 4h du matin.
Pour faciliter son travail, il ne doit pas être surchargé. Vous avez certainement remarqué que votre sommeil pouvait être perturbé après un repas copieux ou trop alcoolisé la veille ?
Un peu comme si vous demandiez à une machine de se mettre en surrégime pour effectuer son travail, le foie consomme plus d’énergie pour parvenir à trier et recycler, et cette surconsommation d’énergie perturbe votre sommeil.
Les causes de surcharge du foie :
L’alcool : une surconsommation d’alcool peut provoquer une stéatose hépatique c’est-à-dire un excès de graisse qui s’accumule dans les cellules du foie. Chaque individu n’est pas égal par rapport à la consommation d’alcool, notamment les femmes qui sont plus sensibles.
La stéatose hépatique peut se transformer en cirrhose, c’est-à-dire un durcissement du tissu cicatriciel du foie.
Dans l’hypothèse d’une stéatose ou d’une cirrhose précoce, l’arrêt de la consommation d’alcool peut faciliter la régénération du foie.
Une cirrhose avancée est malheureusement bien souvent irrémédiable. Le foie n’est alors plus en mesure d’assurer son travail d’élimination des toxines qui vont alors s’accumuler dans l’organisme.
Le sucre et les acides gras saturés : La maladie du foie non alcoolique appelée NASH (Non Alcoholic Steato Hepatitis) est caractérisée par une accumulation de graisses due à une consommation excessive d’aliments sucrés et de produits transformés incluant des graisses saturées. Cette maladie est dite de « civilisation » c’est-à-dire qu’elle est apparue avec la révolution industrielle et les changements alimentaires. Comme le diabète, elle ne cesse de progresser depuis des années. Ces conséquences sont identiques à la stéatose hépatique alcoolique et la cirrhose.
Une surcharge hépatique : une alimentation trop riche ou trop grasse, des pesticides ou produits chimiques, la consommation de tabac ou des traitements médicamenteux au long court ou trop nombreux (je pense particulièrement aux personnes âgées, bien souvent surchargées de traitements) fatiguent et surchargent considérablement le foie.
Les symptômes d’une surcharge hépatique :
- Nausées et haleine chargée
- Intolérances alimentaires aléatoires
- Constipation, diarrhée ou alternance des deux
- Hémorroïdes ou calculs de la vésicule biliaire
Les solutions naturelles pour protéger et détoxifier le foie :
Certaines plantes comme le Desmodium et le Chardon-Marie ont des propriétés hépato-protectrices, c’est-à-dire qu’elles protègent le foie contre les toxines et favorisent le renouvellement des cellules hépatiques.
Les plantes aux propriétés chélatrices, donc détoxifiantes sont le radis noir, l’artichaut, la bardane, les graines de brocoli mais aussi la chlorella, une algue bleue aux propriétés chélatrices.
Enfin les minéraux, oligo-éléments, vitamines et anti-oxydants vont être précieux pour lui permettre de retrouver toutes ses capacités. Sans ces nutriments, les plantes seules risquent de le fatiguer davantage.
La vésicule biliaire
Rôle de la vésicule biliaire :
La vésicule biliaire sert de stockage à la bile fabriquée par le foie. Comme un porte-monnaie qui contient des petites pièces et les redistribue en fonction des besoins dans l’intestin grêle pour mieux digérer les graisses !
La vésicule biliaire est majoritairement composée d’eau et de sels biliaires qui vont permettre la fabrication des enzymes pancréatiques pour digérer les protéines, les acides gras, et les glucides.
La bile, majoritairement composée de sucs alcalins possède une action antibactérienne. En d’autres termes, lorsque l’on produit des sels biliaires de qualité, nous avons moins de risques de développer une candidose ! De plus, elle participe à un transit régulier et à la production de selles bien moulées.
Les calculs dans la vésicule biliaire sont assez fréquents et nécessitent parfois l’ablation de cet organe, ce qui peut alors compliquer le processus de digestion en impliquant, notamment, un déficit d’enzymes digestives et donc provoquer une constipation chronique, parfois également des diarrhées par non émulsion de la bile.
Les solutions naturelles pour soutenir la vésicule biliaire :
En cas de digestion difficile des aliments gras : on pourra penser à certains compléments à base de lipase pancréatique, de pissenlit, radis noir, fumeterre, artichaut ou encore d’extrait de betterave.
En cas de calculs dans la vésicule biliaire : attention tout dépend de la taille des calculs ! Mais si ceux-ci sont petits et peu nombreux, il est conseillé de prendre régulièrement des plantes comme le chiendent, le nopal, la prêle, le fenouil, la citronnelle, le romarin, le pissenlit qui vont aider à les dissoudre…
LES TROUBLES DE LA SPHERE BASSE : LES INTESTINS AU COEUR DU SYNDROME DE L’INTESTIN IRRITABLE (SII)
Définition du syndrome de l’intestin irritable ou SII :
La colopathie fonctionnelle, également appelée syndrome de l’Intestin Irritable (SII), est un trouble du fonctionnement de l’intestin se caractérisant par un inconfort et des douleurs abdominales, ainsi que des troubles du transit intestinal.
Ces troubles peuvent littéralement gâcher la vie des personnes qui en souffrent.
Identifier un syndrome de l’intestin irritable (SII) est bien souvent un chemin long et complexe. Je rappelle ici qu’il est toujours nécessaire de vérifier que cette dysbiose chronique n’est pas liée à un dysfonctionnement pathologique révélé par des examens médicaux poussés : diverticules, tumeurs, polypes, ou encore une pathologie inflammatoire comme une rectocolite hémorragique ou une maladie de Crohn.
Les symptômes d’un syndrome de l’intestin irritable (SII) comprennent des douleur abdominales, des ballonnements et des gaz, une constipation ou de la diarrhée ou encore une alternance des deux.
Le syndrome de l’intestin irritable (SII) est donc le terme général pour décrire un dysfonctionnement chronique de l’intestin et du processus de digestion non pathologique.
Derrière ce terme, il faut bien comprendre qu’en fonction des symptômes, il peut s’agir de plusieurs syndromes que je vais nommer ici les syndromes de l’intestin irritable (SII) et que je développerai ci-après :
- La Candidose Digestive et le SIFO
- Le SIBO
- Les intolérances alimentaires / la déficience en DAO
💡Le Saviez-vous ? Il est nécessaire de bien identifier le contexte de vos ballonnements !
En effet, les ballonnements dont vous souffrez doivent être distingués entres ceux :
- Qui surviennent plusieurs heures après les repas (dysbiose du côlon)
- Qui surviennent juste après les repas (SIBO)
- Qui surviennent indépendamment des repas, souvent dès le lever (Candidose)
Les causes principales de ces différents types de syndrome de l’intestin irritable (SII) :
L’hyperperméabilité intestinale :
- Stress chronique
- TCA (boulimie, anorexie, hyperphagie)
- prise d’antibiotiques
- traitements médicamenteux au long cours
- alimentation inflammatoire pauvre en fibres et en nutriments
- excès de boissons alcoolisées ou riches en sucres
- perturbateurs endocriniens
- troubles hormonaux et notamment de la thyroïde…
Toutes ces causes aboutissent à une Hyperperméabilité Intestinale.
Nos organes reliés et alimentés par le sang et la lymphe sont interdépendants, c’est-à-dire que chacune de nos cellules dépend de son environnement et de la santé des cellules voisines.
Les différents types de syndrome de l’intestin irritable (SII) peuvent avoir plusieurs causes qui vont toutes entraîner une conséquence commune, l’altération de la muqueuse intestinale. C’est ce qu’on nomme l’hyperperméabilité Intestinale.
Revenons à l’origine du problème ! Tout comme nos cellules, notre flore intestinale est en perpétuel mouvement : chaque instant, des bactéries meurent et d’autres naissent.
Pour garantir leur renouvellement dans de bonnes conditions, notre flore a besoin de carburant : fibres alimentaires, vitamines, minéraux et oligo-éléments contenus dans une alimentation équilibrée. Pour assurer une bonne assimilation de ces nutriments, c’est là que la muqueuse intestinale entre en jeu. Elle assure un rôle primordial de barrière aux éléments extérieurs qui ne doivent pas pénétrer dans le système digestif : microparticules alimentaires, virus, bactéries pathogènes, champignons.
La muqueuse intestinale est en quelque sorte la « gardienne » de notre flore intestinale.
Lorsque la muqueuse s’abîme pour les raisons exposées ci-après, les bactéries protectrices de la flore intestinale s’appauvrissent immédiatement.
On parle alors d’hyperperméabilité intestinale -ou de porosité intestinale-, c’est-à-dire que la muqueuse ne peut plus faire office de « toit protecteur » de notre flore. Celle-ci n’est plus suffisamment diversifiée pour neutraliser les éléments potentiellement pathogènes. Conséquence, il pleut en permanence dans notre maison.
Pour préserver à la fois une bonne muqueuse et une flore intestinale de qualité, il est nécessaire de maintenir un environnement qui leur est favorable : l’équilibre acido-basique.
L’équilibre acido-basique
Toutes les cellules de notre corps baignent dans un milieu aqueux (sang, lymphe) qui doit, pour assurer la vie de la cellule et son renouvellement, n’être ni trop acide, ni trop alcalin.
Le pH est neutre lorsqu’il est à 7. Un pH moyen inférieur à 6,5 traduit la présence d’acidité. Plus le pH est bas, plus l’acidité sera forte.
Face à une source trop importante d’acidité dans l’organisme, pour assurer leur survie, les cellules vont alors pomper les ressources minérales disponibles. Ce qui va provoquer une déminéralisation globale de l’organisme avec des carences en magnésium, calcium, potassium et des oligo-éléments comme le Fer, le Zinc ou le Cuivre.
Les causes de ce déséquilibre sont le plus souvent multifactorielles. Il est rare qu’un seul événement soit responsable de ce déséquilibre.
Dans la plupart des cas, plusieurs événements se succèdent :
- Stress, choc émotionnel, anxiété, angoisses…
- Manque de sommeil
- Une alimentation acidifiante et/ou inflammatoire
- Des prises d’antibiotiques trop fréquentes et des traitements à la cortisone de longue durée
- Les perturbateurs endocriniens : pesticides, additifs alimentaires, cosmétiques, environnement…
- Les troubles du comportement alimentaire : anorexie, boulimie, hyperphagie…
Les conséquences du déséquilibre acido-basique : l’hyperperméabilité intestinale
Ce déséquilibre provoque, outre les carences en minéraux et en oligo-éléments, une situation inflammatoire dans l’organisme. Mais surtout, il va appauvrir la flore bactérienne présente dans les intestins.
Dans le schéma suivant, on observe le relâchement des jonctions qui relient les cellules, consécutif à la détérioration de la muqueuse intestinale. Il s’agit de l’hyperperméabilité intestinale.
Lorsque la muqueuse est de bonne qualité et que les jonctions sont bien serrées, elle joue à la fois un rôle de barrière aux éléments indésirables comme les virus, les microparticules alimentaires, les champignons ou les bactéries trop agressives, et à la fois un rôle d’assimilation des vitamines, minéraux et oligo-éléments pour nourrir le microbiote.
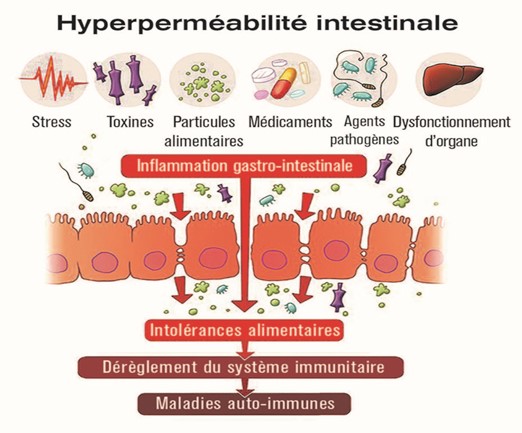
Les conséquences de l’hyperperméabilité Intestinale :
- Déséquilibre et appauvrissement de la flore intestinale
- Affaiblissement du système immunitaire
- Candidose digestive, SIFO, SIBO, intolérances alimentaires
- Maladies chroniques et/ou inflammatoires
- Maladies auto-immunes
- Anxiété, troubles de l’humeur
- Diabète…
Les solutions naturelles pour réparer la muqueuse intestinale :
Plusieurs axes sont possibles :
Agir sur la muqueuse intestinale avec la L. Glutamine
Cet acide aminé se trouve naturellement et principalement dans les protéines animales assez grasses : bœuf bourguignon, pot-au-feu, poule au pot, etc… Certaines personnes font d’ailleurs du « bouillon d’os » pour avoir un apport en L. Glutamine. Découvre vite la recette sur Manger Santé !
Pour nos amis végétariens sachez que vous trouverez de la L. glutamine dans le parmesan.
Bien entendu, de nombreux laboratoires proposent des compléments alimentaires composés de cet acide aminé.
A ce sujet : l’objet de cet article n’est pas de faire la promotion de compléments alimentaires, toutefois il est important de noter que tous les laboratoires ne se valent pas. Ceux qui font le plus de publicité ne sont pas forcément les meilleurs. Si vous souhaitez vous complémenter, je vous invite à consulter votre praticien(ne) de santé qui sera à-même de bien vous conseiller et de s’adapter à votre cas.
La supplémentation en L. Glutamine a fait ses preuves, et même si dans certains cas, elle peut provoquer dans les premiers temps des crampes abdominales, des gaz et des ballonnements, ces symptômes disparaissant assez rapidement.
En revanche, la L. Glutamine est déconseillée sur les profils très nerveux présentant un déséquilibre des neurotransmetteurs ainsi que pour les personnes ayant développé un cancer. Dans cette hypothèse il sera toujours pertinent d’en discuter avec votre patricien(ne) de santé.
Apporter des fibres et/ou des acides gras à chaîne courte (AGCC)
Autre axe possible, qui concerne surtout les personnes consommant très peu de fibres dans leur alimentation. Ces fibres agissent sur la production d’acides gras à chaîne courte (AGCC).
Ceux-ci sont en principe fabriqués grâce à l’ingestion de certaines fibres alimentaires (dites “insolubles”) qui traversent le tube digestif jusqu’au côlon sans être digérées ou absorbées. C’est uniquement au niveau du côlon qu’elles vont être dissociées et digérées par les bactéries qui libèrent alors ces acides gras à chaîne courte. L’un des AGCC le plus représenté est le butyrate. Une fois produits, les AGCC sont transportés par la circulation sanguine pour agir sur l’intégrité de la barrière intestinale en régulant le pH et en fournissant l’énergie nécessaire aux cellules épithéliales (c-à-d de la muqueuse) pour produire du mucus.
Réguler l’inflammation intestinale avec le PEA
Enfin, pour resserrer les jonctions de la paroi intestinale, le PEA (la palmitoylethanolamide) est une molécule naturellement présente dans l’organisme qui module l’inflammation. En agissant sur le système nerveux digestif, le PEA diminue l’hypersensibilité de l’intestin, régule l’inflammation et la douleur. La prise de PEA réduit progressivement les lésions de la muqueuse intestinale, ce qui améliore assez rapidement le confort digestif et normalise le transit. Le PEA ayant une excellente tolérance, les résultats sont généralement assez rapides.
Difficile de vous y retrouver ? Effectivement ! Ces différents axes de travail vont dépendre de votre cas et seul votre praticien(ne) de santé compétent peut vous orienter sur la meilleure façon de travailler sur l’hyperperméabilité Intestinale.
ZOOM SUR LES DIFFERENTS SYNDROMES DIGESTIFS POUVANT ÊTRE CONFONDUS AVEC LE SYNDROME DE L’INTESTIN IRRITABLE (SII)
La candidose digestive et le SIFO
Définition de la Candidose Digestive et du SIFO :
La Candidose Digestive est un trouble causé par la présence excessive de champignons pathogènes, qui touche principalement la flore de fermentation dans le côlon ascendant.
Le SIFO (Small Intestinal Fungal Overgrowth) concerne la présence excessive de ces champignons au niveau de l’Intestin Grêle.
Ces champignons pathogènes sont le plus souvent des Candida Albicans, mais il est possible également d’avoir des Candida Glabatra ou encore des Candida Parapsilosis mais beaucoup plus rarement.
La présence de ces champignons en surnombre libère des toxines et perturbe considérablement le système digestif en provoquant, dans la plupart des cas, des diarrhées mais également d’autres symptômes.
Même si l’on distingue la Candidose Digestive du SIFO pour les raisons que nous avons vu précédemment, pour une meilleure compréhension de ce qui suit j’utiliserai indifféremment le terme « Candidose ».
Principaux symptômes de la Candidose :
Vous vous reconnaîtrez forcément dans l’un ou l’autre de ces symptômes, mais sachez que si vous en avez au moins 4 il est nécessaire de consulter :
- Troubles digestifs récurrents : ballonnements tout au long de la journée, gaz, constipation et/ou diarrhées
- Mycoses vaginales chroniques (+ de 4/an), aux ongles de pieds ou entre les doigts de pieds
- Irritations ou démangeaisons vaginales ou anales
- Fatigue chronique
- Langue blanche, bouche sèche, mauvaise haleine
- Reflux gastro-œsophagien (RGO) (Surtout pour le SIFO)
- Infections urinaires / cystites chroniques (+ de 4/an)
- Nausées (SIFO)
- Envies de sucres et/ou de pain
- Perte de libido
- Points noirs devant les yeux, vision troublée
- Sensation de lourdeur, de confusion mentale ou sensation de planer
- Difficultés de concentration
- Sensation de pression sur les oreilles
- Perte d’équilibre, vertiges
- Démangeaisons multiples
- Eruptions cutanées, eczéma, psoriasis
- Hémorroïdes, prurit anal (Candidose digestive)
Les causes de la Candidose
La Candidose est une conséquence directe d’un système digestif qui ne fonctionne plus normalement et qui présente une hyperperméabilité intestinale.
Les facteurs principaux du déclenchement des symptômes de la Candidose sont généralement les suivants :
- Des traitements antibiotiques de longue durée ou répétés
- Une alimentation trop riche en sucres et en levures
Mais il est important de noter que les causes de ce syndrome sont bien souvent multiples avec un effet cumulatif.
Ainsi, les facteurs de stress, chocs émotionnels, troubles hormonaux, les TCA (boulimie, anorexie…), les perturbateurs endocriniens sont également des causes qui viennent perturber et affaiblir le système digestif.
L’attirance pour le sucre et le pain (ordonnée par la présence du Candida Albicans qui réclame ses aliments préférés pour se développer) aggrave la situation et favorise l’installation de la Candidose.
Les Tests & analyses pour identifier une Candidose
Il existe un test « maison » assez simple à réaliser : le test de la salive.
Il suffit de déposer de la salive le matin au réveil (pour une meilleure efficacité) dans un verre d’eau à température ambiante. Si au bout de 30 minutes la salive reste à la surface, il n’y a a priori pas de prolifération de Candida Albicans.
Si au contraire la salive tombe au fond du verre avec présence de filaments, c’est le signe de la présence du champignon. Bien entendu, ce test n’est pas médical, mais il peut vous donner une piste pour aller plus loin.
Il existe des questionnaires gratuits pour déterminer la présence d’une candidose chronique que vous pouvez télécharger en ligne. Le plus connu, celui du Dr Philippe Gaston Besson vous donnera une idée plus précise du degré de la présence de candidose dans vos intestins.
Enfin, certains laboratoires en Belgique, les laboratoires Barbier ou Lims proposent des tests à faire à distance pour un prix d’environ 90€. Ces tests sont très fiables et ils peuvent s’avérer nécessaires en cas de doute.
A noter qu’en Nouvelle-Aquitaine, tous les laboratoires Synlab le proposent sur place à des prix très intéressants.
Le régime anti-candidose :
Pour éliminer la production de champignons dans les intestins il est nécessaire, dans la plupart des cas, d’entreprendre un « régime » spécifique d’une durée qui varie de 3 à 6 mois.
Ce régime qui n’en est pas vraiment un, consiste principalement en l’élimination des 2 éléments dont raffolent les champignons pour se développer : les sucres et les levures.
💡 Le site Manger Santé propose des recettes spécifiques compatibles avec ce régime. Il suffit de sélectionner « CANDIDOSE » dans la rubrique « Choix Nutritionnels ».
Chaque « régime » est spécifique et doit être adapté pour chacun et chacune. Toutefois, les principales restrictions alimentaires du régime anti-candidose sont les suivantes :
- Toutes les levures (tous les pains -sauf au levain-, gâteaux, pizzas…)
- Tous les sucres y compris les fruits secs, sauf les fruits frais ou cuits de préférence entre 15h et 17h avec des oléagineux (préalablement trempés) pour diminuer leur impact glycémique
- La bière, la levure de bière, les sauces soja (sauf Tamari ou Shoyu fabriqués selon des méthodes traditionnelles), le vinaigre balsamique
- Le lait de vache, les yaourts et fromages industriels à base de vache
- Les fromages à moisissures (bleus, Roquefort…)
- Les pâtes blanches industrielles, le riz blanc, le maïs et les pommes de terre à chair farineuse (pommes de terre à frites type Bintje)
Les solutions naturelles contre la Candidose :
Pour lutter efficacement contre une candidose digestive et avoir des effets durables, il est conseillé, en plus des corrections alimentaires ci-dessus, d’entreprendre un protocole en 3 étapes successives :
1-Eliminer la surproduction des Champignons
Le recours à des compléments alimentaires à base d’antifongiques naturels a pour but d’éliminer le Candida Albicans ou autres champignons pathogènes présents dans vos intestins. Pour être efficaces ils doivent inclure des antifongiques naturels puissants comme :
- l’extrait de feuilles d’olivier concentré en oleuropéine
- le lapacho
- l’acide caprylique
- l’extrait de pépins de pamplemousse
- ou encore de l’extrait d’origan.
2-Restaurer la muqueuse intestinale
Eliminer les champignons sans réparer le toit de votre maison digestive c’est un peu comme si vous remettiez le chauffage sans réparer le toit !
Vous aurez certes une amélioration, mais celle-ci ne durera pas, car le terrain sera toujours favorable au retour des champignons.
A ce sujet, reportez-vous au paragraphe relatif à l’hyperperméabilité intestinale.
3-Enrichir la flore Intestinale
Une fois la surpopulation des champignons maîtrisée et la barrière intestinale resserrée, il peut s’avérer utile d’enrichir la flore intestinale avec des souches de probiotiques ciblés de la famille des Lactobacillus : L.Helveticus, L.Crispatus, L. Gasseri, L. Rhamnosus ou des probiotiques provenant d’une autre famille de bactéries particulièrement intéressante contre les champignons dans le côlon, les Saccharomyces Boulardii (2).
💡Pour en savoir encore davantage sur la candidose, n’hésitez pas à consulter mon article La candidose : causes et solutions naturelles sur le blog Manger Santé !
Je vous déconseille toutefois de vous lancer dans des cures de compléments sans conseils préalables. Il peut y avoir des contre-indications (femmes enceintes ou allaitantes par exemple), le mode de prise de ces compléments ou la durée doivent être adaptés et vous risquez de faire des dépenses inutiles si vous les prenez au hasard.
Le SIBO (ou SMALL INTESTINAL BACTERIAL OVERGROWTH)
Définition du SIBO
Alors que la candidose révèle une surpopulation de champignons au niveau de l’intestin grêle ou du côlon, le SIBO, lui, révèle une surpopulation anormale et délocalisée de bactéries (bonnes ou mauvaises) au niveau de l’intestin grêle.
Cette pullulation des bactéries provoque de nombreux troubles pouvant altérer la qualité de vie d’une personne : ballonnements très importants (impression de ventre de femme enceinte), gaz, digestion douloureuse, fatigue, palpitations, pression sur l’estomac.
Les personnes souffrant de SIBO ont bien souvent du mal à admettre leur problème car elles s’alimentent le plus souvent très sainement. Le paradoxe en ce qui concerne le SIBO, est que les troubles n’ont pas pour origine une mauvaise alimentation pas assez riche en légumes, fruits ou fibres, mais justement d’une mauvaise digestion de ces aliments.
Cela peut provoquer un sentiment d’injustice par rapport à une personne qui s’alimente essentiellement de produits industriels, gras et sucrés et qui ne présente pas ces symptômes.
Les principaux symptômes du SIBO
- Ballonnements postprandiaux (juste après les repas) avec sensation de ventre de femme enceinte
- Gêne abdominale
- Flatulences excessives
- Diarrhées et/ou Constipation
- Reflux gastro-œsophagien
- Selles grasses
- Nausées
- Certaines intolérances alimentaires : crudités, ail, oignons, aliments lactofermentés…
💡 Le Saviez-vous ?
Il est difficile de distinguer les symptômes du SIBO de ceux d’une Candidose. Ceux-ci peuvent être quasiment identiques : ballonnement, diarrhées / constipation, gaz, RGO, digestion difficile, fatigue chronique… Tous ces symptômes sont communs aux deux syndromes. Pour les distinguer, il est nécessaire de faire des tests ou de consulter un thérapeute spécialisé avant d’entreprendre quoi que ce soit.
Les cause du SIBO
Les nombreuses possibilités de développer un SIBO peuvent être fonctionnelles ou liées à des pathologies préexistantes :
Pathologies préexistantes :
- Une gastro-entérite ou des infections latentes (Helicobacter Pylori, E. Coli)
- Diabète de type I ou II
- Syndrome de l’intestin irritable d’origine auto-immune
- Hypothyroïdie
- Endométriose
Troubles fonctionnels :
- Hyperperméabilité intestinale
- Dysfonctionnement de la valvule iléo-caecale
- Troubles du microbiote intestinale (dysbiose)
- Hypochlorhydrie
- Stress, chocs émotionnels, angoisse, anxiété
- Chirurgie abdominale (ByPass, anneau gastrique…)
- Utilisation chronique de certains médicaments ou substances : inhibiteurs de pompe à protons (IPP), morphine et autres opiacées, antispasmodiques…
Zoom sur une cause méconnue : la déficience du complexe moteur migrant
Le complexe moteur migrant (CMM) correspond à une vague puissante de nettoyage des déchets qui a lieu en dehors des périodes de digestion. Il s’agit d’une onde qui balaie les déchets depuis la bouche jusqu’à l’anus qui se déclenche entre 6h et 12 heures de jeûne.
Pour cette raison, le CMM agit principalement la nuit, et vous comprendrez que le grignotage est particulièrement néfaste à notre système digestif.
En présence d’un SIBO, l’intestin grêle manque de mobilité. En conséquence, les aliments y stagnent et cela provoque une fermentation responsable des gaz et des ballonnements.
Une étude démontre que les personnes atteintes d’un SIBO ont une diminution de 70% du CMM.
Les conséquences d’un SIBO sur la santé
Une hyperperméabilité intestinale
L’hyperperméabilité intestinale est à la fois une cause et une conséquence du SIBO. En effet, une hyperperméabilité intestinale favorise le terrain du développement et de la stagnation des bactéries au niveau du grêle. Mais une fois le SIBO installé, la présence de ces bactéries pathogènes entretient cette hyperperméabilité intestinale qui peut avoir de graves conséquences sur l’organisme comme :
- une fatigue chronique
- un déséquilibre du système nerveux et hormonal
- une inflammation de bas grade
- des intolérances ou allergies alimentaires…
Une carence en vitamine B12
Les bactéries présentes dans l’intestin peuvent consommer la vitamine B12 à la place de l’organisme. Cela peut entraîner une carence pouvant engendrer une dépression, de l’anxiété ou des crises d’angoisse, des pertes de mémoire ou une fatigue chronique.
Un déficit en enzymes digestives
Les bactéries présentes dans l’intestin grêle abîment la paroi intestinale (hyperperméabilité) et réduisent les capacités d’absorption et la production d’enzymes digestives, d’où la sensation de ne plus rien digérer.
💡Le Saviez-vous ? Il existe plusieurs types de SIBO provoquant des symptômes différents :
- 1er type : lié à un excès d’hydrogène => alternance constipation / diarrhées
- 2nd type : lié à un excès de sulfure d’hydrogène (H2S) => diarrhées urgentes accompagnées de douleurs et gaz malodorants
- 3ème type : lié à un excès de méthane (CH4) => constipation sévère (beaucoup + rare que les 2 premiers)
Quel que soit le type de SIBO, les solutions naturelles sont sensiblement identiques car elles vont s’attaquer aux causes du SIBO.
Quels tests & analyses pour identifier les SIBO’s ?
Il existe plusieurs tests pour dépister un SIBO :
Les tests respiratoires
Les principaux tests vont permettre de dépister le 1er type de SIBO. Il consiste en un test respiratoire pour analyser les gaz expirés par la personne après ingestion de glucose ou de lactulose et ainsi mesurer le taux d’hydrogène.
Les tests les plus fréquents sont élaborés avec du glucose pour éliminer les faux positifs.
Il est aussi important de mesurer la production de sulfure d’hydrogène et de méthane pour pouvoir diagnostiquer les autres types de SIBO.
Le laboratoire SYNLAB / BARLA propose un kit de test SIBO avec ou sans ordonnance. Il coûte 75 € avec ordonnance et 150 € sans. Je ne peux donc que vous conseiller de demander à votre médecin de vous le prescrire ! Il mesure l’hydrogène et le méthane exhalé.
Les tests de salive « non sécréteurs » en enzyme FUT 2
Selon plusieurs études (3), il existe un lien entre l’existence d’une prédisposition génétique au syndrome de l’intestin irritable (SII) et le fait d’avoir un microbiote déséquilibré. Effectivement, l’enzyme FUT2 est inactive pour 20% de la population humaine.
Il s’agit d’une prédisposition génétique au déséquilibre du microbiote intestinal (la dysbiose) qui pourrait être à l’origine de nombreux symptômes et maladies. Il est possible de se complémenter pour pallier cette absence de sécrétion.
Un test génétique permet de détecter de manière fiable les personnes qui ne sécrètent pas l’enzyme FUT-2 pour environ 60 euros.
La fucosyltransférase ou FUT2 est une enzyme qui permet à l’organisme de sécréter une fibre prébiotique, le 2’fucosyllactose (2’FL). Composante essentielle du mucus, il tapisse toutes nos muqueuses et favorise l’implantation du microbiote. Cette fibre prébiotique est sécrétée par le corps humain. On la retrouve en abondance dans le lait maternel et elle influence directement la colonisation intestinale par différentes espèces de bactéries.
Les personnes concernées par ce déficit en FUT2 fabriquent une enzyme inactive du fait d’une altération du gène qui code cette enzyme. Elles fabriquent de ce fait un mucus incomplet.
Cela constitue donc alors un facteur de risque d’allergie et d’intolérances à certains aliments. Il a été démontré (4) qu’en apportant cette enzyme, -le 2’FL-, les ballonnements dus aux aliments fermentescibles étaient considérablement réduits.
Le laboratoire LIMS en Belgique propose un test pour identifier un profil « non-sécréteur » en FUT2.
Dans l’hypothèse où vous seriez dans ce cas, sachez qu’il existe des solutions naturelles pour vous permettre de compenser ce déficit en enzyme digestive sans vous ruiner.
Le régime SIBO, le « low FODMAP»
Ce régime a été largement et bien trop souvent conseillé à toute personne présentant des troubles digestifs. Or, le régime Low FODMAP s’adresse bien et uniquement aux personnes atteintes d’un SIBO.
Le conseiller à quelqu’un ayant une candidose ou une intolérance à l’histamine par exemple, sera totalement inutile et contre-productif.
Tout comme le régime « Candidose », il ne s’agit pas à proprement parler d’un régime, mais bien de corrections alimentaires. Il a pour objectif de réduire ou d’éliminer certains aliments susceptibles de provoquer une fermentation, et donc des ballonnements.
💡Le Saviez-vous ?
Le régime « low FODMAP » n’est pas un régime « sans FODMAP ». Cela signifie qu’il convient avant tout de réduire en fréquence et en quantité certains aliments et non pas forcément de les éliminer, car ces glucides sont une nourriture nécessaire pour notre microbiote. Par ailleurs, il est quasi impossible de trouver des aliments totalement exempts de FODMAP !
Il me semble important de préciser que c’est vous, et vous-seul qui êtes à-même de savoir quel aliment provoque ces ballonnements.
Dans certains cas, réduire la quantité de tel aliment suffira, dans d’autres il sera préférable de le supprimer provisoirement ou d’en consommer moins fréquemment.
C’est la raison pour laquelle la liste non exhaustive des aliments « Low Fodmap » est avant tout une information précieuse sur des aliments problématiques pour votre digestion. En aucun cas elle n’a vocation à être une liste d’aliments à supprimer totalement de votre alimentation.
Enfin, comme tout régime, je vous conseille de le faire 2 à 3 mois maximum, puis de réintroduire petit à petit les aliments problématiques. L’idéal étant bien évidemment de traiter en parallèle le SIBO avec les solutions naturelles que j’expose ci-après.
Quelques aliments à éviter ou à supprimer selon vos ressentis (régime LOW FODMAP) :
- Fruits : cerise, tomate séchée ou en concentré, coing, figue, mangue, melon, pomme, poire, abricot, avocat, cassis, mûre, prune, pruneaux, pêche, noix de coco…
- Nectars, jus de fruits et confitures classiques ;
- Légumes : ail, oignon, échalote, blanc du poireau, champignons, topinambours, salsifis, choux de Bruxelles, courges, betterave, asperge, maïs, cœur d’artichaut, pois sucrés…
- Produits céréaliers à base de blé, d’épeautre, d’orge ou de kamut : pâtes, biscuits, couscous, etc. ;
- Barres de céréales et biscuits contenant des agents sucrants.
- Oléagineux : noix de cajou, pistaches ;
- Légumineuses (toutes)
- Aliments lactofermentés : choucroute, lait fermenté, Kéfirs, Kombucha, la plupart des Tofu…
- Condiments : Houmous, tzatziki, ketchup, pesto, sauces et épices contenant de l’ail et de l’oignon…
- Produits sucrés : sirop de maïs, sirop d’agave, miel, fructose, bonbons, chewing-gum…
- Boissons : vins liquoreux et rhum, liqueur et porto.
- Laits de vache, de brebis et de chèvre, crème traditionnelle et yaourts classiques
- Produits contenant du sorbitol, mannitol, xylitol, isomalt, lactilol, érythritol et polydextrose.
💡Là encore, le site Manger Santé propose des recettes spécifiques compatibles avec ce régime !
Pour la phase 1 du régime, il suffit de sélectionner « Low FODMAP » dans la rubrique “Choix Nutritionnels”.
Pour la phase 2 du régime, tu pourras ensuite cocher une à une chaque catégorie de FODMAP’s dans la rubrique “Allergènes”.
Les solutions naturelles contre le SIBO :
Pour lutter efficacement contre un SIBO et avoir des effets durables, il est conseillé, en plus des corrections alimentaires ci-dessus, d’entreprendre un protocole en 3 étapes successives :
1-Eliminer la surproduction des bactéries
Le recours à des compléments alimentaires à base d’antibiotiques naturels a pour but d’éliminer les bactéries en surnombre qui pullulent au niveau de l’intestin grêle, sans pour autant détruire le microbiote intestinal comme pourraient le faire des antibiotiques classiques.
Des compléments incluant de l’huile essentielle d’origan assimilable ou de la berbérine seront généralement préconisés pour cette première phase.
2-Restaurer la barrière de la muqueuse intestinale
Tout comme pour la candidose digestive, il est indispensable d’avoir une action sur les jonctions serrées de la barrière intestinale, comme indiqué dans le chapitre qui y est consacré ci-dessus.
3-Travailler sur des souches de prébiotiques spécifiques au SIBO
A ce stade, un apport en 2’Fucosyllactose sera bénéfique pour favoriser un microbiote plus riche et plus diversifié.
Certaines souches de probiotiques sont également particulièrement intéressantes pour le SIBO. Par exemple le Pediococcus acidilactici (5) et les Lactobacillus Plantarum que l’on retrouve dans certains compléments alimentaires.
Il a été démontré par des études (6) que cette combinaison de plusieurs souches a des effets bénéfiques.
Les Probiotiques généraux, une fausse bonne idée ?
Pour réduire vos ballonnements, on vous a peut-être proposé des probiotiques en pharmacie ou ailleurs. Or vous avez constaté que les ballonnements se sont aggravés dès la première prise. C’est tout à fait normal !
En effet, puisqu’il s’agit d’une prolifération bactérienne là où ces bactéries ne devraient pas se trouver, ce n’est pas en rajoutant des bactéries que l’on peut améliorer les choses !
De même que l’on évitera tous les aliments lactofermentés comme je l’explique ci-après, il est contre-indiqué de prendre spontanément des probiotiques en vue d’apaiser ces ballonnements.
Tout comme pour la Candidose Digestive, je vous déconseille toutefois de vous lancer dans des cures de compléments sans conseils préalables.
💡Le Saviez-vous ?
Il est tout à fait possible de cumuler une candidose digestive et un SIBO. En effet, il peut y avoir à la fois une prolifération de bactéries et de champignons.
Dans cette hypothèse, un accompagnement spécifique devra être proposé par votre thérapeute, mais sachez que les solutions existent.
Les intolérances alimentaires
Définition d’une intolérance alimentaire
Pour définir ce qu’est une intolérance alimentaire, il est nécessaire de la distinguer de l’allergie alimentaire.
Une intolérance alimentaire va impliquer une mauvaise digestion d’un aliment sans pour autant impliquer le système immunitaire.
Ainsi une intolérance alimentaire peut provoquer des ballonnements, des gaz, une digestion lente et parfois douloureuse, mais aussi une fatigue ou des maux de tête.
Ces symptômes ne se manifestent pas immédiatement après l’ingestion de l’aliment, mais au moment de la digestion et jusqu’à 3 jours après.
L’allergie alimentaire elle, va provoquer une réaction quasi instantanée du système immunitaire : picotements dans la bouche, des difficultés respiratoires, un œdème de Quincke, un malaise, une anaphylaxie, etc…
Les anticorps de type IgE s’emballent et provoquent la libération massive de médiateurs chimiques comme l’histamine.
La maladie coeliaque par exemple, qui ne concerne heureusement que très peu de personnes, est une allergie alimentaire au gluten qui a une origine génétique. Il est nécessaire de la distinguer des intolérances au gluten, qui elles sont beaucoup plus fréquentes et moins lourdes de conséquences.
L’intolérance au lactose est due à l’absence de lactase, enzyme nécessaire à la digestion du lactose. Le lactose non digéré provoque des ballonnements, des diarrhées, ou encore des nausées et des vomissements. Elle est souvent confondue avec une intolérance à la caséine (protéine du lait) ou encore à une réaction consécutive à la pasteurisation.
Les intolérances alimentaires dans le cas du syndrome de l’intestin irritable (SII)
Nous l’avons vu dans cet article, une bonne perméabilité de la muqueuse intestinale est l’une des garanties majeures d’un bon système digestif.
Lorsque cette perméabilité est mise à mal, l’assimilation des aliments pose alors des problèmes. La fabrication des enzymes digestives ne peut plus être assurée normalement.
Il peut alors y avoir confusion avec une intolérance de base (comme l’absence originelle de l’enzyme lactase pour digérer le lactose), et une hypersensibilité au lactose due à une hyperperméabilité intestinale.
Je vous alerte ici sur les tests d’intolérances alimentaires proposés par les laboratoires biologiques. Ces tests, par ailleurs très coûteux, vont bien souvent vous donner une longue liste d’aliments que votre système digestif ne tolère pas et que peut-être vous ne consommez même pas.
Vous décidez alors de supprimer tous ces aliments et pourtant vos problèmes digestifs ne s’améliorent pas.
C’est tout à fait normal, car il aurait fallu réparer la muqueuse intestinale pour que votre système digestif accepte à nouveau l’ingestion de ces aliments !
Une hyperperméabilité intestinale peut influencer la production de certaines enzymes, comme la DAO (la diamine oxydase) qui a pour rôle principal de décomposer l’histamine provenant de l’alimentation en limitant son accumulation dans l’organisme.
Lorsque la production de DAO est déficiente ou diminuée à cause de la porosité intestinale, l’histamine s’accumule alors dans l’organisme, provoquant une intolérance à l’histamine.
Définition et rôle de l’histamine
L’histamine est une substance fabriquée à partir d’un acide aminé à la fois produit naturellement par l’organisme et ingéré via les aliments ingérés. La DAO, elle, intervient pour réguler la production d’histamine.
Le rôle de l’histamine est essentiellement de transmettre des informations à notre système immunitaire. En tant que messagère, elle intervient à plusieurs niveaux :
- Transmission des stimulus d’un nerf à l’autre
- Dilatation des vaisseaux sanguins
- Contraction et relâchement musculaire
De plus elle intervient dans :
- La digestion des graisses
- L’équilibre du système immunitaire
- La régulation du rythme jour/nuit
- La formation du sang et la cicatrisation des plaies
L’intolérance à l’histamine liée à une carence en DAO
En raison de la carence en DAO, l’histamine est alors en surproduction provoquant divers symptômes temporaires ou permanents.
Les causes de l’intolérance à l’histamine :
- La déficience en DAO peut être héréditaire ou provoquée par une maladie inflammatoire chronique de l’intestin comme la maladie de Crohn ou la maladie cœliaque. Dans cette hypothèse, les symptômes seront permanents.
- Nous en revenons toujours à la même chose : l’hyperperméabilité intestinale est une des causes majeures de la déficience en DAO !
- De même, lorsqu’il y a présence d’une candidose, le Candida Albicans perturbe la dégradation de l’histamine.
- Les bactéries toxiques du SIBO détruisent la DAO.
- L’alcool ou les médicaments peuvent bloquer temporairement la fabrication de la DAO.
- Une période prolongée de stress ou la pratique d’un sport intense peut provoquer un pic d’histamine dans l’organisme non régulé par la DAO.
- Il existe un lien entre les hormones sexuelles féminines et la production d’histamine : la surproduction d’histamine inhibe la production de la progestérone et favorise la formation d’œstrogènes. Un déséquilibre hormonal s’installe favorisant des douleurs menstruelles et digestives plus intenses avant (SPM) ou au moment des règles.
- Les troubles de la thyroïde favorisent la libération d’histamine.
- Enfin, les personnes touchées par des virus chroniques activant les mastocytes vont développer une intolérance à l’histamine, notamment en cas de Covid long.
Certains aliments contiennent plus d’histamine comme notamment les aliments issus d’une fermentation :
- Le vin, le fromage, les sauces soja, les aliments lactofermentés…
- ou d’autres aliments naturellement riches en histamine comme le chocolat, le poisson en boîtes, les épinards, l’aubergine…
- D’autres aliments sont pauvres en histamine mais ils favorisent sa libération dans l’organisme comme : les fraises, les légumineuses, les agrumes, les fruits de mer, les noix de cajou et noix du Brésil et le germe de blé.
Les symptômes d’une intolérance à l’histamine ou « syndrome de déficience en DAO »
- Maux de tête, migraines chroniques
- Ecoulement nasal
- Troubles du transit (constipation/diarrhées/ballonnements/gaz)
- Troubles cutanés (rougeurs, peau sèche, éruptions cutanées, démangeaisons)
- SPM ou règles douloureuses
- Contractures musculaires
- Douleurs articulaires
- Somnolence après les repas
Les solutions naturelles aux intolérances alimentaires
Les corrections alimentaires
Si vous pensez avoir une intolérance à l’histamine, la première chose à faire est d’éviter tous les aliments précités pendant 14 jours. Si vous voyez une amélioration de vos symptômes c’est que vous êtes sur la bonne voie.
Toutefois, comme tout « régime », cela ne signifie en aucun cas que vous ne pourrez plus jamais consommer du chocolat ou du fromage. Tout est une question de quantité. Le mieux est d’isoler un aliment potentiellement riche en histamine et d’étudier sa réaction lors de sa digestion.
Renforcer la muqueuse intestinale
Pour favoriser à nouveau la production de la DAO, il est nécessaire de lui préparer un terrain favorable. Une hyperperméabilité intestinale est justement le terrain défavorable à la production de DAO. Il est donc primordial, là encore, de réparer la muqueuse intestinale pour obtenir des résultats durables.
Mieux gérer son stress
Nous l’avons vu au cours de cet article, le stress est un facteur d’hyperperméabilité intestinale, de Candidose, de SIBO et d’intolérances alimentaires et à l’histamine.
Tout accompagnement en vue d’améliorer votre santé intestinale devrait inclure une meilleure gestion du stress au quotidien ou un accompagnement spécifique relatif à un choc émotionnel, même ancien.
Un apport en DAO
En apportant de la DAO, les symptômes diminuent beaucoup plus rapidement. Certains compléments alimentaires proposent une supplémentation en DAO issue d’un extrait de pois.
Son origine naturelle assure une pleine disponibilité de la DAO dans l’organisme.
Et d’autres nutriments
- Quercétine : cet antioxydant naturel a des effets anti-inflammatoires et peut inhiber la production d’histamine
- Bromélaïne : cette enzyme produite à partir de la tige d’ananas aide à réduire l’inflammatoire et les réactions allergiques
- EGCC (Epigallocatéchine gallate) : principal antioxydant du thé vert, il est une source précieuse pour les personnes sensibles à l’histamine. Ses propriétés calmantes et relaxantes aident à prévenir les réactions allergiques et inflammatoires.
- Plantain : cette plante, bien connue des personnes souffrant d’allergies respiratoires, limite la libération d’histamine.
- Ortie : plante aux propriétés antihistaminiques aide à réduire les symptômes d’allergie tels que les démangeaisons et la congestion nasale.
- Vitamine C : La vitamine C agit comme un antihistaminique naturel, soutient le système immunitaire et aide à dégrader l’histamine.
- Zinc : ce minéral régule le système immunitaire et aide à stabiliser la libération d’histamine
EN CONCLUSION : IDENTIFIER LA CAUSE DE VOTRE SYNDROME DE L’INTESTIN IRRITABLE (SII) !
Vous le constatez le sujet du syndrome de l’intestin irritable (SII) est vaste et complexe !
Nous l’avons vu, certains symptômes comme les ballonnements, les gaz, une alternance de constipation et de diarrhée peuvent être communs à plusieurs syndromes, et pourtant il est nécessaire d’approfondir un peu pour mieux identifier la cause de votre syndrome de l’intestin irritable (SII).
Désormais les termes SIBO, SIFO, Candidose ou DAO n’auront plus de secret pour vous.
J’espère en tout cas avoir répondu à vos nombreuses questions concernant vos divers troubles digestifs et particulièrement sur le sujet du syndrome de l’intestin irritable (SII).
Je rappelle, à toutes fins utiles, que cet article n’a aucunement l’ambition de remplacer une consultation médicale, mais que son objectif est de vous aider à mieux comprendre vos symptômes et vous donner des pistes concrètes pour vous orienter sur telle ou telle correction alimentaire ou tel protocole avec des moyens naturels.
Rien ne vaut une consultation avec un thérapeute ayant une excellente connaissance de ces syndromes pour vous proposer un accompagnement adapté à votre cas.
Prenez-soin de vous !
REFERENCES : “Décrypter le syndrome de l’intestin irritable (SII)” :
1- Poon D, Law GR, Major G, Andreyev HJN. A systematic review and meta-analysis on the prevalence of non-malignant, organic gastrointestinal disorders misdiagnosed as irritable bowel syndrome. Sci Rep. 2022 Feb 4;12(1):1949. DOI: 10.1038/s41598-022-05933-1. PMID: 35121775; PMCID: PMC8817019.
2-Kaźmierczak-Siedlecka K, Ruszkowski J, Fic M, et al. Saccharomyces boulardii CNCM I-745: A Non-bacterial Microorganism Used as Probiotic Agent in Supporting Treatment of Selected Diseases. Curr Microbiol. 2020. DOI: 10.1007/s00284-020-02053-9.
3- Austin, S., De Castro, C.A., Sprenger, N., Binia, A., Affolter, M., Garcia-Rodenas, C.L., Beauport, L., Tolsa, J.-F., and Fumeaux, C.J.F. (2019). Human Milk Oligosaccharides in the Milk of Mothers Delivering Term versus Preterm Infants. Nutrients 11.
4- Elison, E., Vigsnaes, L.K., Rindom Krogsgaard, L., Rasmussen, J., Sørensen, N., McConnell, B., Hennet, T., Sommer, M.O.A., and Bytzer, P. (2016). Oral supplementation of healthy adults with 2′- O -fucosyllactose and lacto- N – neotetraose is well tolerated and shifts the intestinal microbiota. Br J Nutr 116, 1356–1368.
5- Feng P, Yang J, Zhao S, et al. Human supplementation with Pediococcus acidilactici GR-1 decreases heavy metals levels through modifying the gut microbiota and metabolome. NPJ Biofilms Microbiomes. 2022. DOI: 10.1038/s41522-022-00326-8.
6- Yoon JS, Sohn W, Lee OY, et al. Effect of multispecies probiotics on irritable bowel syndrome: a randomized, double-blind, placebo-controlled trial. J Gastroenterol Hepatol. 2014. DOI: 10.1111/jgh.12322.